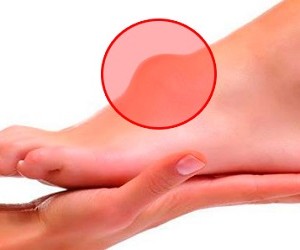
Гигрома: лечение и реабилитация после операции
Гигрома (ганглий) – синовиальная киста с вязкой жидкостью в эластичной оболочке (капсуле). Доброкачественная опухоль образуется из сухожилия или близлежащих тканей суставов, которые постепенно заполняются жидкостью или желеобразной консистенцией, при которой ганглий менее подвижен. Длительный период времени уплотнение остается незаметным по причине замедленного роста и отсутствия боли. Часто владельцы шишек не знают об их наличии годами.
Гигромы с твердой или мягкой консистенцией могут быть разнообразной формы: неправильной, многоячеистой и идеально круглой. При обследовании ганглии выглядят в виде тугих упругих шишек или маленьких водных мешочков с тоненькими ножками (протоками), соединяющими их с сухожилиями и суставными оболочками.
Наиболее предпочитаемые места локализации гигромы: тыльные поверхности кисти в районе лучезапястного сустава, между запястьями и суставами кисти, с тыльно-лучевых и ладонно-лучевых сторон. Грыжевые мешки могут образовываться на подколенной ямке, внутренних поверхностях предплечий, голеностопных или коленных суставах, на фалангах средних пальцев и лучезапястных суставов с тыльной стороны.
Однозначную причину появления гигромы назвать сложно. В основном патология возникает из-за износа суставов, постоянного механического раздражения, перенесенных травм, генетической предрасположенности человеческого организма. В качестве профессионального заболевания ганглий встречается у многих пианистов, секретарей-машинисток и прачек. Одна из причин появления шишек в районе тыла стопы – неправильно подобранная и слишком грубая обувь.
Чаще всего больные обращаются к врачу, когда образовавшаяся опухоль достигает двухсантиметрового размера. Их беспокоит наличие внезапно возникшей небольшой шишечки, которая за время своего роста не причиняла им болевых ощущений, повышение температуры, ограничение подвижности. Больной отмечает, что кожный покров над грыжевым мешком не подвергается изменениям, кожа все так же подвижна и свободно берется в складку. При прикосновении водный мешочек безболезненный, плотный, малоподвижный и эластичный, напоминающий мягкий резиновый шарик.
Обычно опухолевидные образования растут медленно, иногда полностью пропадают (рассасываются), но затем возникают снова. При увеличении их размеров человек жалуется на появление давящих и распирающих болей в местах нахождения опухолей и венозный застой крови. Многие больные отмечают ограничение подвижности, сопровождающееся онемением на участках конечностей ниже шишечек.
Опухоли на ранних стадиях заболевания высококвалифицированные специалисты лечат блокадой диспроспаном (глюкокортикоидом). Хирургическое вмешательство и лазерное удаление ганглия осуществляется при лечении гигромы за рубежом в тех случаях, когда опухоли ограничивают функции конечностей либо беспокоят больных эстетически. Грыжевой мешочек удаляется через разрез небольшого размера. Хирург аккуратно отделяет окружающие ткани и иссекает ганглий. На выходное отверстие накладываются швы, которые удаляют через 14 дней. Сустав обязательно фиксируется ортезом.
Для людей, у которых недавно появилась гигрома, или же для тех, кто живет с ней долгое время и мечтает избавиться, возникает проблема, связанная с выбором метода лечения. Наиболее эффективным методом лечения по праву считается хирургическое удаление опухоли. Однако далеко не многие готовы лечь под хирургический нож ради исправления эстетического дефекта или незначительного ограничения движения. В таких случаях пациенты ищут различные неинвазивные методы лечения, часть из которых могут оказать положительное действие.
Медикаментозное лечение гигромы применяется в случае воспаления, вызванного компрессией окружающих тканей. Сама гигрома редко воспаляется. Это может произойти лишь в случае воспаления суставной полости или синовиального влагалища, из которого она произрастает. В таких случаях важно определить является ли воспаление гнойным или асептическим. Асептическое или негнойное воспаление успешно лечится медикаментозно, а гнойное воспаление в обязательном порядке должно лечиться хирургически, причем безотлагательно. Применение антибиотиков при гнойном воспалении недопустимо в качестве монотерапии, поскольку, как правило, они не успевают справиться со стремительно размножающимися бактериями и остановить воспаление. Приветствуется применение антибиотиков после хирургического лечения с целью уничтожения остаточных очагов инфекции.
Целью физиотерапии при данном опухолевом процессе является отнюдь не уменьшение размеров гигромы, поскольку на сегодняшний день ни один медикамент и ни одна физиотерапевтическая процедура не способна вызвать такой эффект. Наиболее оправдано применение физиопроцедур при асептическом воспалении, вызванном сдавлением опухолью периферических тканей. Также можно применять определенные физиопроцедуры для устранения остаточных явлений воспаления, вызвавшего образование самой опухоли.
Физиопроцедуры, применяющиеся при гигроме
УВЧ. Глубокое прогревание тканей. Умеренный противовоспалительный эффект. Улучшение местного кровотока. Усиление регенераторных процессов. 8 – 10 процедур. Ежедневно. Длительность процедуры 10 – 12 минут.
Ультразвук. Миорелаксирующее действие на гладкую и поперечнополосатую мускулатуру. Улучшение микроциркуляции. Обогащение тканей кислородом. Уменьшение воспаления. Ускорение регенераторных процессов. 8 – 10 процедур. Ежедневно. Длительность процедуры 8 – 10 минут.
Магнитотерапия. Местное нагревание мягких тканей, уменьшение воспалительной реакции преимущественно костной и хрящевой ткани. 10 процедур. Ежедневно или через день. Длительность процедуры 10 – 15 минут.
Солевые и содовые ванны. Положительное воздействие на спайки и стриктуры посредством их размягчения и удлинения. Разрабатывание контрактур суставов и сухожилий. Выраженное противовоспалительное действие. 15 – 30 процедур. Ежедневно. Длительность процедуры 15 – 20 минут. Используется температура воды в пределах 36 – 40 градусов и концентрация соли в растворе до 20%.
Пункция при гигроме является промежуточным этапом между медикаментозным и хирургическим лечением. Она не может полностью излечить данный недуг, но достаточно часто приводит к временному исчезновению опухоли.
Перед пункцией обрабатывается место предполагаемого введения иглы растворами антисептиков. Одной рукой выполняется фиксация кисты, а другой прокалывание ее под углом приблизительно в 30 градусов. После ощущения провала отсасывается жидкость до полного исчезновения бугорка над кожей. Некоторые авторы рекомендуют введение склерозирующих растворов в полость гигромы, для того чтобы предотвратить возможный рецидив (повторное проявление заблевания). Данная практика не всегда дает положительный результат. Побочное действие данной методики связано с распространением склерозирующего вещества в полость сустава или синовиального влагалища. Это чревато усилением спаечного процесса с развитием выраженного ограничения подвижности.
Важно отметить, что пункция является еще и ценным диагностическим приемом. Содержание в пунктате гноя, крови или казеозных масс дает врачу возможность внести коррективы в дальнейший ход лечения.
Оперативное лечение признано наиболее эффективным в лечении гигром, поскольку после него процент развития рецидивов наиболее низкий. В различных странах частота рецидивов данных опухолей не превышает 20%.
Целью операции при гигроме является удаление патологического выпячивания синовиального влагалища или суставной капсулы с восстановлением их целостности и максимальным иссечением измененных тканей.
Чаще всего данный опухолевый процесс представляет собой только эстетический дефект, поэтому оперативное вмешательство в данных случаях носит исключительно косметический характер и производится по желанию пациента. Однако в определенных ситуациях удаление данной опухоли является вопросом сохранения функции и целостности определенных частей тела и должно производиться в кратчайшие сроки после соответствующей подготовки больного.
Показаниями к операции по удалению гигромы являются:
- компрессия нервных или сосудистых структур;
- ограничение подвижности в суставе;
- высокий риск спонтанного разрыва;
- воспаление гигромы ассоциированное с гнойным бурситом или тендовагинитом.
Восстановительный период во многом зависит от объема операции и септических осложнений в послеоперационный период. При наиболее благоприятном исходе снятие швов осуществляется на 5 – 7 день. При развитии покраснения и отека в области швов и просачивании сукровицы или гноя велик риск прорезывания кожи шовным материалом и расхождения краев раны. Если это происходит, то необходимо повторное хирургическое вмешательство, направленное на удаление отмерших тканей и санацию воспалительного очага. Восстановление работоспособности наступает в конце второй недели.
Для более качественного и быстрого заживления раны необходимо на несколько дней после операции обездвижить ту часть тела, на которой располагалась гигрома. Временную иммобилизацию можно осуществить как гипсовыми лонгетами или ортезами, так и обычными бинтовыми повязками типа Дезо и Вельпо. В процессе заживления раны образуются многочисленные соединительнотканные спайки, которые со временем могут огрубеть и ограничить движение сухожилия или сустава. Для того чтобы этого не случилось на 2 – 3 день после снятия швов и устранения иммобилизации нужно выполнять легкие гимнастические упражнения, направленные на разработку вовлеченных в патологический процесс образований. Массаж показан только на расстоянии от свежего рубца. Излишнее смещение рубца может привести к его росту и формированию келоида (гигантский, плотный, растущий рубец с розоватым оттенком).
В статье использованы материалы из открытых источников: polismed.com, mednapravlenie.ru
Читайте также:
- Как в Германии достигают максимальных результатов при неврологической реабилитации
- Новая жизнь без алкоголя: как реабилитационные центры помогают победить зависимость
- Реабилитация после ковида: кому она нужна и сколько длится?
- Виды и особенности подъемников для инвалидов
- Инновационные методики лечения и реабилитации пациентов в центре Модричи
- Для детей-инвалидов откроют сенсорную комнату, аппаратуру для которой предоставляет фонд «Возрождение»





















Присоединяйтесь к нам в социальных сетях